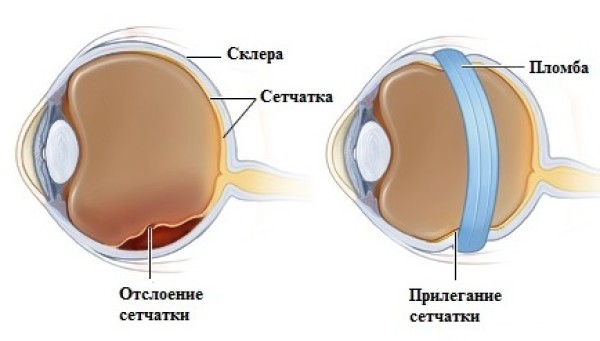
Сетчатка – это тонкая ткань, покрывающая сосудистую оболочку глаза. Основная ее функция – восприятие световых импульсов, поступающих в глаз, и их передача в зрительную кору головного мозга, где и формируется изображение, которое мы видим. Если сетчатка отслаивается от сосудистой оболочки, ее клетки быстро гибнут, что опасно необратимой потерей зрения. Поэтому важно знать первые признаки, возможные проявления отслоения сетчатки глаза, чтобы немедленно обратиться за помощью к специалисту и предотвратить слепоту.
Причины отслоения сетчатки, кто находится в группе риска
Наиболее ожидаемы признаки отслоения сетчатки глаза среди людей, страдающих серьезными нарушениями зрения – это тяжелые степени близорукости, воспалительные поражения глаз, тяжелые травмы головы или глазного яблока, ранее проводимые операции на зрительном анализаторе.
Возможны признаки отслоения сетчатки у пожилых людей, длительно страдающих сахарным диабетом с развитием диабетической ретинопатии, имеющих нарушения кровообращения (гипертоническая болезнь, атеросклероз сосудов, венозные патологии).
В группу риска по отслойке сетчатки также входят люди:
- переносящие длительные тяжелые физические нагрузки, особенно с сильным сотрясением тела при падениях или прыжках;
- люди с нормальным или сниженным зрением, которые занимаются боевыми искусствами или контактными видами спорта;
- представители некоторых профессий, сопряженных с риском травм и падений (спасатели, тренеры, люди, работающие на высоте, переносящие грузы, военные);
- беременные женщины с нарушениями зрения во время родов.
Всем людям, которые входят в группу риска, необходим регулярный контроль за состоянием здоровья и знание того, какие симптомы отслоения сетчатки глаза должны стать поводом для немедленного обращения за помощью.
Симптомы отслоения сетчатки
Отслоение сетчатки может быть первичным и вторичным, хотя симптомы на ранних стадиях идентичны. Под первичным отслоением (регматогенным) понимают процесс, при котором происходит разрыв сетчатки и затекание под нее жидкости, из-за чего она постепенно отслаивается от остальных тканей.
Вторичный процесс (экссудативный) может стать осложнением какой-либо патологии зрительного анализатора (опухолевые поражения, тяжелая близорукость, воспалительные процессы в области зрительного нерва или сосудов глазного яблока, диабетическая ретинопатия).
При травматическом отслоении сетчатки глаза симптомы возникают после механического воздействия на все глазное яблоко, первые признаки развиваются в течение нескольких минут или часов.
При тракционной форме отслоения сетчатки первые симптомы возникают при чрезмерном натяжении стекловидным телом, которое отекает, разбухает или принимает неправильную форму.
Отслоение сетчатки безболезненно, признаки заболевания могут развиваться достаточно быстро, важно распознать их в самом начале:
- молнии или световые вспышки, ощущение мерцания в глазах;
- темная паутина перед глазами, плавающие черные круги или пятна неровной формы;
- кольцевидная мутность зрения;
- деформация предметов или их колебание;
- потеря бокового зрения;
- пелена перед глазами, непроходящая мутность;
- резкое снижение остроты зрения.
При данных симптомах необходимо немедленное обращение к офтальмологу. Специалист проведет осмотр глазного дна, чтобы детально оценить состояние сетчатки, место и объем отслойки.
Также стоит отметить, как проявляется отслоение сетчатки глаза разного типа: симптомы регматогенной отслойки более яркие – типичен практически весь набор симптомов. При экссудативной форме может быть только резкое ухудшение зрения.
Кроме того, проявления зависят от площади, на которой отслаивается сетчатка. Если это локальная проблема, поражается не более четверти всей сетчатой оболочки. При распространенной форме отслойка затрагивает до половины площади. Субтотальная и тотальная формы приводят к отслоению соответственно 3/4 или всей сетчатки.
Если человек обнаруживает признаки отслоения сетчатки глаза или похожие симптомы, важно немедленно обратиться к врачу. Вовремя проведенное лечение позволяет сохранить зрение даже в достаточно тяжелых случаях. На помощь приходит хирургическое вмешательство, позволяющее обеспечить плотное прилегание сетчатки.
Отслойка сетчатки является грозным глазным заболеванием, которое без хирургического лечения чаще всего приводит к полной потере зрения. Глаз человека упрощенно можно сравнить с устройством фотоаппарата, объектив которого – роговица с хрусталиком, а фотопленка – сетчатка, чрезвычайно сложно устроенная многослойная структура, которая с помощью нервных волокон соединена со зрительными отделами головного мозга. Поэтому можно считать, что сетчатка – это часть мозга. Отслойка сетчатки чаще всего застает пациента врасплох – до ее появления у человека может быть отличное зрение и никаких жалоб он может не предъявлять. Скорость распространения процесса довольно стремительна, лечение в преимущественном большинстве случаев хирургическое. Своевременность операции дает шанс на сохранение зрения, в Германии по стандарту операция должна быть выполнена в течение 24 часов после постановки диагноза. В России таких стандартов нет. Но каждому пациенту я говорю, что отслойка сетчатки «как свежезамороженная рыба» – через пару дней уже «не первой свежести». Методов лечения отслойки сетчатки много, они различаются по механизму воздействия, могут сочетаться друг с другом, среди них нет лучших или худших – все очень индивидуально. Профилактика (но не иммунитет) для отслойки сетчатки существует – это лазеркоагуляция зон на сетчатке, которые могут стать ее причиной. Это определенные типы дистрофий, тракций, разрывов – но, к сожалению, не каждый пациент верит в необходимость этих процедур, особенно если ничего не беспокоит.
ПРИЧИНЫ ОТСЛОЙКИ СЕТЧАТКИ
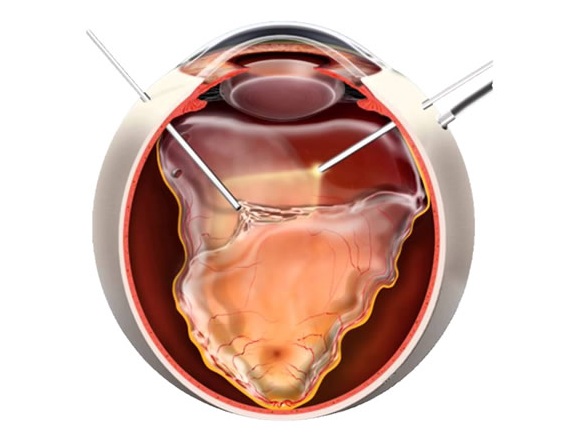
Отслойка представляет собой отделение палочек и колбочек, мы называем их нейроэпителием, от подлежащего пигментного эпителия накоплением жидкости между ними. При этом нарушается питание наружных слоев сетчатки, что приводит к быстрой потере зрения. Возможность отслоения обусловлена особенностями строения сетчатки, об этом я писала в предыдущих постах. Отслойка сетчатки по своему типу может быть дистрофической (регматогенной), травматической и вторичной. Вторичная не рассматривается как самостоятельная клиническая форма, а лишь является осложнением основного заболевания глаз – воспаления, опухоли, сосудистых или врожденных заболеваний. Причина регматогенной (regma — разрыв) отслойки сетчатки, или, еще говорят, первичной отслойки, как уже ясно, заключается в разрыве или разрывах сетчатки. Как правило, разрыв происходит где-то на периферии, близко к экватору глаза, в области истончений и дистрофий. Типы дистрофий, опасные в плане отслоения, уже упоминались в постах ранее: Кроме того, естественный хрусталик, в силу своего анатомического расположения, часто мешает работать на периферических отделах сетчатки. В этих случаях также необходимо менять хрусталик на искусственный, иначе неочищенные участки периферической сетчатки могут не позволить достичь ее анатомического прилегания. Операция выполняется в «темной комнате», то есть только световод в руке хирурга или дополнительный источник-света «шандельер» как люстра освещают рабочее поле, свет микроскопа выключен. Внешне это происходит вот так (фото из операционной) После полного очищения поверхности сетчатки от тяжей стекловидного тела, ее необходимо расправить и положить на сосудистую оболочку, то есть получить её анатомически правильное положение внутри глаза. В этих целях часто применяется так называемая “тяжелая вода” — жидкое перфторорганическое соединение (ПФОС). Это вещество по своим свойствам почти не отличается от обычной воды, но за счет большего молекулярного веса действует как пресс на поверхность сетчатки, разглаживая и прижимая ее. “Тяжелая вода” очень хорошо справляется с отслойкой, кроме того, она абсолютно прозрачна, и глаз, наполненный этой жидкостью, практически сразу начинает видеть. Основной недостаток в том, что глаз ее долго не переносит. Максимум пару недель, но на практике более 7-10 дней эту жидкость оставлять в глазу нежелательно. Значит сразу после расправления сетчатки необходимо закрывать, “заклеивать” все разрывы в сетчатке, чтобы снова не получить отслойку, после удаления “тяжелой воды”.
ВИДЕО ОПЕРАЦИИ ВИТРЭКТОМИИ
К сожалению, клея для сетчатки пока не придумали, но очень эффективным оказался лазер. Лазером «приваривают» сетчатку к подлежащим тканям по краям всех разрывов. После нанесения лазерных коагулятов возникает локальное воспаление, а затем постепенно (5-7 дней) формируется микрорубец на сосудистой оболочке. Поэтому имеет смысл оставлять “тяжелую воду” в глазу в течение недели. В некоторых случаях этого достаточно, чтобы сетчатка оставалась на своем месте, но бывает необходимо продолжить удержание сетчатки для образования более прочных спаек. В таких случаях применяется силиконовое масло, которым заполняют глазную полость. Варианты силиконового масла различной степени вязкости Силикон — это прозрачная вязкая жидкость, ткани на него почти не реагируют, поэтому его можно оставлять в глазу значительно дольше. Силикон не так хорошо расправляет и прижимает сетчатку, но для удержания достигнутого расправления сетчатки подходит, как нельзя лучше. Глаз, наполненный силиконом, почти сразу начинает видеть, сетчатка сохраняет свое анатомическое положение, функции ее восстанавливаются, а спайки в местах лазерных коагулятов становятся со временем очень прочными. Одна из особенностей силикона — изменение оптических характеристик глаза в плюсовую сторону на 4-5 диоптрий. Обычно силикон находится в глазу около 2-3 месяцев, после чего сетчатка уже не нуждается ни в каких “подпорках” и его можно безопасно удалить. Это тоже операция, но не такая сложная и объемная, как предыдущие. В ряде случаев изменения внутренних глазных структур настолько выраженные, что единственный на сегодня вариант иметь хотя бы остаточное зрение, или сохранить глаз как орган — это постоянное нахождение силикона в полости глаза. В этих случаях силикон может оставаться в глазу многие годы, и даже десятилетия. Кроме «тяжелой воды» или силиконового масла, в тех же целях, иногда используются различные газы или воздух. Принцип один, изнутри, воздушным пузырем прижать на какое-то время сетчатку, пока не окрепнут рубцы. Любой газ, а тем более воздух, со временем растворяется в глазной жидкости и исчезает. Воздух растворяется в течение 1-2 недель, газ может находиться в глазу до 2-х месяцев. В отличие от силикона, человек с введенным газом практически ничего не видит, кроме света и ярких объектов. Постепенно появляется граница между пузырем газа и глазной жидкостью. Пациент отмечает колебания пузыря при движении головы. По мере рассасывания газа сверху начинает открываться изображение и, в конце концов, все поле зрение становится чистым. Таким образом хирургическое лечение проходит в один этап – удалять воздух или газ, в отличие от силикона, не нужно, они сами постепенно рассасываются, заменяясь на собственную внутриглазную жидкость. Так схематически выглядит газ, в стадии рассасывания в полости стекловидного тела Все методы и вещества применяемы на сегодняшний день в витреальной хирургии, это лишь инструменты для одной большой задачи — восстановления зрения после отслойки сетчатки. Каждый случай отслойки индивидуален и только хирург может решить, что и как лучше для конкретного глаза и для конкретного пациента. Можно сказать с уверенностью, что, используя и комбинируя современные методы, нам удается справиться практически с любой отслойкой. Другой вопрос — насколько повреждены, как долго не работали нервные клетки сетчатки и в какой степени они смогут восстановиться после получения ее полного анатомического прилегания. Подводя итог, можно сказать следующее: все отслойки, неудачно оперированные или по каким-либо причинам не оперированные, можно и нужно пытаться лечить, если с момента отслойки прошло не более 1 года и глаз уверенно видит свет. В этих случаях есть шанс добиться зрения. Если глаз свет не видит, то, как правило, помочь невозможно. Если срок отслойки больше года, ситуацию надо рассматривать индивидуально, иногда удается помочь и в таких случаях. Как работают машины, на которых мы оперируем задний отрезок глаза, и в каких еще случаях нужна операция витрэктомии – удаления стекловидного тела – в следующем посте. Posted at 15:31h Проблематика зрения
ЛАСИК является сегодня одной из наиболее массово выбираемых хирургических процедур во всем мире. Восприятие ЛАСИК людьми основывается в значительной степени на рекламе, которая намеренно обольщает пациентов провести хирургическое вмешательство без донесения до пациентов информации о рисках, побочных эффектах и противопоказаний. Воспринимаемые преимущества ЛАСИК-хирургии очевидны, в то время как риски и негативные эффекты широкой общественности не особо известны.
ЛАСИК необратим и может иметь результатом отдаленные ослабляющие здоровье осложнения. В 100% случаев после ЛАСИК присутствуют вредные эффекты даже при отсутствии клинически значимых осложнений. В таком контексте выбор хирургии является неприемлемым, поскольку существуют более безопасные альтернативы в виде очков или контактных линз.
Когда первые лазеры получили разрешение FDA на проведение ЛАСИК, мало кто знал об осложнениях и отдаленной безопасности процедуры. Первые клинические испытания недостаточно тщательно изучали вредные эффекты ЛАСИК. С того времени ряд медицинских исследований выявили риски ЛАСИК. Сейчас в офтальмологических медицинских журналах широко освещается то, что такие осложнения как сухой глаз , нарушения зрения при низкой освещенности являются общими и что формирование роговичного клапана навсегда снижает прочность на разрыв и биомеханическую целостность роговицы. Сегодня многие видные рефракционные хирурги ищут более приемлемые и более безопасные методы поверхностной абляции, такие как ФРК и ЛАСЕК, которые обходятся без создания роговичного клапана. ЛАСИК все еще продолжает оставаться наиболее часто проводимой процедурой.
Доклад Американской офтальмологической академии, опубликованный в 2002 году, констатировал, что синдром сухого глаза является наиболее частым осложнением при ЛАСИКе . Рефракционные хирурги осознают, что ЛАСИК индуцирует сухой глаз, тогда как пациенты не полностью информированы об этиологии, хронической природе и тяжести этого состояния.
Пациент выбирает ЛАСИК-хирургию с ожиданием улучшения качества жизни. Вместо этого многие живут с хронической болью в индуцированном ЛАСИК сухом глазу. Пациент должен быть информирован о том, что ЛАСИК-хирургия рассекает роговичные нервы, которые ответственны за производство слезы и что эти нервы больше не станут нормальными. Невозможность чувствовать и реагировать на сухость может привести к повреждению оптической поверхности глаза.
Заболевание сухой глаз – болезненное, хроническое состояние некоторых пациентов после ЛАСИК-хирургии. В 2001 году Hovanesian, Shah, и Maloney показали, что 48% пациентов после ЛАСИК заявляли о симптомах сухости в течение 6 месяцев после операции, в том числе изъязвленность, резкую боль и прилипание века к глазному яблоку.
Исследование клиники Майо (Mayo Clinic), опубликованное в 2004 году, показало, что через 3 года после ЛАСИК плотность роговичных нервов составляла только 60% от предоперационной . Эти изыскания основывались на объективных медицинских тестах, а не на опросах пациентов, что важно, так как пациенты с повреждением нервов могут не чувствовать сухости.
Научная литература полна описаниями случаев и докладами о ЛАСИК-индуцированных случаях сухого глаза. Большинство терапий сухого глаза обеспечивают только частичное симптоматическое облегчение. Индуцированный ЛАСИК сухой глаз невозможно восстановить.
Миллионы ЛАСИК-операций были проведены за последнее десятилетие. Многие пациенты страдают сейчас от ухудшения зрения ночью. Некоторые пациенты, особенно те, у кого широкий зрачок, подвергаются опасности при вождении (машины) ночью и больше не могут жить нормальной независимой жизнью.
Ухудшение качества зрения в зависимости от освещенности часто отмечается ЛАСИК-пациентами. Пациенты со зрачком, который расширяется больше, чем зона воздействия при ЛАСИК, имеют повышенный риск появления ухудшающих зрение зрительных аберраций и потери контрастной чувствительности . Риску подвержены даже пациенты с нормальным размером зрачка, поскольку лазер теряет эффективность на «склоне» роговицы, результатом чего является меньший, чем задумывавшийся, размер оптической зоны . Более новые лазерные технологии пытаются компенсировать это увеличением энергии лазера по периферии зоны абляции, но таким способом удаляется больше роговичных слоев, что увеличивает риск хирургически-индуцированной кератэктазии .
Ухудшение изображения и аберрации зрения при низкой освещенности после ЛАСИК были предсказуемы. Эти проблемы были широко изучены и описаны в связи с предыдущими рефракционными манипуляциями, такими как кератотомия и ФРК и связывались с размером зрачка . Если оптическая сила роговицы не постоянна в пределах диаметра зрачка, это выражается в аберрациях зрения и потере контрастной чувствительности. После катарактальной хирургии или замены хрусталика пациенты также жалуются на плохое зрение ночью, когда зрачок расширяется. Даже когда вместо ЛАСИК из соображений безопасности используют факичную интраокулярную линзу, часть пациентов испытывают стойкие помехи при ночном зрении.
Факторы, влияющие на ухудшение ночного зрения при низкой освещенности после рефракционной хирургии дискутировались в статьях и докладывались экспертами в течение двух десятилетий.
Роговица находится под постоянным воздействием нормального внутриглазного давления, направленного наружу. Коллагеновые пластины роговицы обеспечивают ее форму и биомеханическую устойчивость. ЛАСИК истончает роговицу и разрывает коллагеновые пластины, значительно ослабляя роговицу. Результатом этого является дальнейшее выпячивание задней части роговицы, которое может прогрессировать до состояния, известного как кератэктазия,характеризующегося потерей остроты корригированного зрения и возможного повреждения роговицы, требующей её трансплантации.
FDA, производители лазеров и рефракционные хирурги осознают, что должны быть пределы на толщину роговичного клапана, глубину абляции, диаметр оптической зоны, обусловленные роговичной биомеханикой. Когда FDA первоначально разрешало применение лазеров для ЛАСИК, был установлен минимум в 250 микрон для толщины роговицы под клапаном после ЛАСИК-хирургии чтобы предотвратить роговичную нестабильность и прогрессирующее выпячивание ее вперед. Более поздние сообщения в научной литературе показали, что 250 микрон недостаточно для гарантии биомеханической стабильности роговицы . В ответ некоторые хирурги прекратили проведение ЛАСИК, либо увеличили остаточную толщину роговицы в своей практике. Тем не менее, основная часть хирургов продолжала соблюдать начально установленное FDA «правило 250 микрон», даже несмотря на то, что было показано, что этот предел не является достаточным.
Правило «250 микрон» часто непреднамеренно нарушается при проведении хирургической процедуры, поскольку микрокератомы, которые формируют клапан при ЛАСИК, слабо предсказуемы и формируют клапан разной толщины . По этой причине толщина клапана должна измеряться в ходе операции. Большинство хирургов не используют эти важные измерения в ходе операции, чем подвергают пациентов с более толстым, чем ожидалось, сформированным клапаном, повышенному риску.
Кератэктазия может развиваться в течение месяцев или лет после кажущегося успешно проведенного ЛАСИКа . Поскольку большинство случаев не афишируется, реальная доля этих впечатляющих осложнений может остаться неизвестной. Единственный путь предотвращения хирургически индуцированной кератэктазии – отмена ЛАСИК как такового. Важно помнить, что ЛАСИК выбирается ,то есть есть альтернатива. Нет медицинских оснований подвергать пациентов риску потери зрения из-за не жизненно необходимой хирургической процедуры.
Вследствие проведенной ЛАСИК-хирургии наблюдались другие осложнения, опасные для зрения такие как инфекции, отслойки и разрывы сетчатки и макулярной области и кровоизлияния,повреждение зрительного нерва, диффузные ламеллярные кератиты, неравномерный клапан, сворачивание (скукоживание) и стрии клапанов, эпителиальные дефекты и врастание эпителия. Эти и другие осложнения могут иметь сильные, не проходящие в течение долгого времени, неблагоприятные эффекты.
Проведение ЛАСИК на обоих глазах в один день удобно и финансово выгодно для хирурга, но не в интересах пациента. Двусторонний одновременный ЛАСИК подвергает пациента риску потери зрения на обоих глазах и лишает пациента права на информированное согласие для оперирования второго глаза.
Изменения толщины роговицы и ее биомеханических свойств, вследствие ЛАСИК, оказывают влияние на измерение ВГД, заключающееся в ложном занижении значений. ЛАСИК-пациенты оказываются лицом к лицу с пожизненным риском недиагностируемости глазной гипертензии, которая может спрогрессировать в глаукому. Глаукома является основной причиной слепоты.
Результаты ЛАСИК – ухудшение зрения вблизи (потеря ближнего зрения)
Пациенты обычно слабо информированы о том, что им потребуются очки для чтения после 40 лет вне зависимости от того, делали они ЛАСИК или нет. Близорукие пациенты, которые не подвергались рефракционной операции, сохраняют возможность видеть вблизи естественным способом после 40 лет просто сняв свои очки. ЛАСИК увеличивает необходимость в очках для чтения, поскольку переносит фокус глаза с близкого расстояния вдаль. Потеря зрения вблизи после коррекции миопии ЛАСИК влияет на множество обыденных действий, не только на чтение. ЛАСИК-пациенты в возрасте за 40 могут открыть для себя, что они просто сторговали одни очки вместо других.
ЛАСИК необратим и дополнительные попытки зрительной реабилитации после неудачно проведенного ЛАСИК крайне ограничены. Жесткие газопроницаемые контактные линзы могут улучшить зрение, если пациент переносит линзы и их удастся подобрать. Процесс подбора контактных линз после ЛАСИК может быть дорог, занять много времени и осложниться синдромом сухого глаза, вызванным ЛАСИК. Многие пациенты в конце концов сталкиваются с необходимостью отчаянной борьбы за работоспособность при ухудшенном зрении. В крайних случаях может потребоваться трансплантация роговицы.
Удовлетворенность пациентов.
В 2001 году результаты проведенного опроса пациентов после ФРК и ЛАСИК выявили, что 19.5% сообщали о затруднениях в работе, 27.1% — неблагоприятные симптомы, 34.9% — оптические проблемы, 33.7% — ухудшение зрения за счет ослепления, и 41.5% затруднения при вождении .
Заключение
Зрение всегда считалось наиболее важным из всех пяти чувств. Потеря зрения как результат выбранного хирургического вмешательства, может привести к сильнейшим переживаниям, более сильным, чем от ухудшения «восприятия других чувств». ЛАСИК-хирургия проводится на здоровых глазах, с хорошим корректированным зрением, следовательно ЛАСИК должен быть под властью более высоких стандартов, чем другие медицинские процедуры, которые мы выбираем.
Используемые критерии неудач при ЛАСИК должны включать индуцированные расстройства зрения, сухой глаз, патологические изменения роговицы и психологическое влияние плохого результата.
Пациентам было отказано в полной правде о негативных эффектах от ЛАСИК; следовательно, они не в состоянии были дать информированное согласие. ЛАСИК-индустрия невосприимчива к медицинским исследовательским находкам, которые должны повысить стандарты безопасности. Вместо этого ЛАСИК-хирурги сопротивляются повышению стандартов безопасности в порядке определения групп потенциальных кандидатов и защищают себя от ответственности.
В рефракционной хирургии было и сейчас является фактом помещение интересов пациента на второе место после финансовой заинтересованности. Врачи этически обязаны ставить интересы пациента на первое место. ЛАСИК не является необходимой хирургической процедурой, при этом непременно вредит глазам каждого пациента; следовательно, это нарушение основной доктрины медицины: «Главное – не навреди».
Разрывы сетчатки – это дефекты ткани сетчатки глаза, которые в большинстве случаев приводят к ее отслойке.
Сетчатка глаза представляет собой нежную светочувствительную ткань, толщиной, в среднем, около одной шестой миллиметра. Прикрепляется сетчатка достаточно плотно в области, так называемой, зубчатой линии – зоне перехода сетчатки в цилиарное тело и около диска зрительного нерва. Под влиянием различных причин, какого-либо местного воздействия и возникают разрывы сетчатки.
Причины и виды разрывов сетчатки
- Клапанные разрывы. Предрасполагают их появлению плотные сращения между сетчаткой и стекловидным телом. С возрастом возможно развитие, так называемой задней отслойки стекловидного тела, при которой гель, расположенный внутри стекловидного тела начинает поступать в пространство между сетчаткой и мембраной стекловидного тела. Мембрана стекловидного тела за счет этого все сильнее отслаивается от сетчатки, при этом если имеются какие-либо плотные сращения между сетчаткой и стекловидным телом, то под действием такого давления происходит отрыв сетчатки в зоне прикрепления и возникает отслойка сетчатки.
- Дырчатые разрывы – наблюдаются в зонах истонченной сетчатки и, как правило, на периферии при, так называемых периферических дистрофиях сетчатки. Из всего разнообразия периферических дистрофий сетчатки «основными поставщиками» разрывов являются «решетчатая дистрофия» и дистрофия сетчатки по типу «след улитки». В области таких измененных участков, обычно имеются также сращения со стекловидным телом. Таким образом, либо такой дырчатый разрыв самостоятельно может приводить к отслойке сетчатки, либо под влиянием задней отслойки стекловидного тела.
- Отрывы сетчатки от зубчатой линии – являются следствием нарушения нормального анатомического контакта сетчатки с зубчатой линией. Как правило, развивается после травмы или сильного сотрясения.
- Макулярный разрыв – тяжелая ситуация, при которой формируется отверстие в центральной зоне сетчатки, той области, которая обеспечивает хорошее зрение. Макулярный разрыв является следствием плотного сращения стекловидного тела с сетчаткой в макулярной зоне. Возникает натяжение сетчатки и формируется разрыв.
Способствующие факторы
При имеющихся причинах, которые могут привести к формированию разрыва сетчатки, существуют также различные факторы, способствующие его прогрессированию и возникновению отслойки сетчатки. Среди них – физическая нагрузка, особенно подъем тяжестей, прыжки и резкие наклоны; тупая травма головы; сильный стресс, повышение артериального давления.
Симптомы
В большинстве случаев симптомы появления разрыва сетчатки отсутствуют и лишь при специальном осмотре их можно обнаружить.
Иногда возникают вспышки света или молнии, особенно заметные в затемненном помещении. Они возникают из-за натяжения сетчатки в месте разрыва.
Внезапно появившиеся мушки перед глазом могут быть проявлением начавшейся задней отслойки стекловидного тела, а могут быть проявлением кровоизлияния в стекловидное тело из разорвавшегося, вместе с сетчаткой кровеносного сосуда.
Ухудшение зрения – может быть проявлением макулярного разрыва или отслойки сетчатки, дошедшей до центральной зоны.
Диагностика
Разрывы сетчатки можно обнаружить только с помощью специального офтальмологического исследования – осмотра глазного дна с расширенным зрачком.
При осмотре определяется количество разрывов, их величина и определяется тактика дальнейшего лечения.
Лечение
При возникновении макулярного разрыва или возникновении отслойки сетчатки лазерное лечение уже не поможет и необходимо проводить операцию – либо витрэктомию при макулярном разрыве или тяжелой отслойке сетчатки, либо операцию с пломбировкой склеры силиконовой губкой.
После проведенного лечения больные должны постоянно находиться под наблюдением офтальмолога, так как разрывы сетчатки могут появляться в течение всей жизни. Желательно также избегать тяжелых физических нагрузок и прочих, способствующих отслойке сетчатки факторов.
Существуют три основных типа отслойки:
Регматогенная (rhegma – разрыв, греч.) является следствием сквозного дефекта сетчатки, через который жидкость из разжиженного стекловидного тела поступает под сетчатку. Условия, способствующие возникновению разрыва, возникают чаще всего на близоруких глазах. Тракционная. Сетчатка отслаивается от других оболочек глаза из-за сокращения тяжей и мембран, возникающих в стекловидном теле вследствие травм, кровоизлияний, ряда общих заболеваний, таких как сахарный диабет, гипертония. Экссудативная или вторичная. Причиной отслойки является жидкость, скапливающаяся под сетчаткой из-за воспаления или опухолевого роста из соседних оболочек глаза.
Следует помнить Начальные изменения, происходящие в сетчатке, обычно незаметны для человека. Поэтому не реже одного раза в год, особенно пациентам с близорукостью, надо проходить обследование у врача–офтальмолога–ретинолога с обязательным расширением зрачков, тщательным осмотром глазного дна, и, при необходимости, проведением дополнительных исследований: периметрии, ультразвукового сканирования, электрофизиологических тестов и др.
Симптомы отслоения сетчатки
Первым симптомом начинающейся отслойки сетчатки является появление искр или пелены перед глазом, деформация рассматриваемых предметов, ограничение поля зрения, которые со временем прогрессируют.
Как лечить отслоение? Нужна ли операция?
Лечение отслойки сетчатки проводится хирургическими методами, как правило, в сочетании с лазеркоагуляцией. Цель вмешательства – добиться прилегания отслоенной сетчатки к другим оболочкам глаза с минимальной травмой и риском осложнений. Существует два основных хирургических метода: склеральное (наружное) пломбирование и эндовитреальное (со стороны стекловидного тела) вмешательство.
Склеральное пломбирование – хирургическая операция, при которой к склере (белочной оболочке глаза) пришивают материал (как правило, пористый силикон), создающий направленный внутрь глаза вал вдавления, посредством чего восстанавливается контакт отслоенной сетчатки с другими оболочками.
Склеральное пломбирование показано в случаях «свежей» (до 2-х недель) отслойки с одиночными разрывами, а также у молодых людей в возрасте до 30 лет.
В остальных случаях, как правило, проводится эндовитреальное вмешательство. В последние годы микроинвазивная хирургия стекловидного тела и сетчатки совершила гигантский скачок. С появлением новых высокотехнологичных операционных систем, микроинструментов, волоконных световодов, эндолазеров у офтальмохирургов появилась возможность восстанавливать зрение в случаях, казавшихся ранее неперспективными или безнадежными.
Отделение витреоретинальной хирургии в «Леге Артис» Отделение оснащено хирургическими системами и аппаратурой последнего поколения производства США, Германии, Нидерландов. За эти годы хирургами клиники накоплен значительный опыт в лечении отслоек сетчатки, осложнений сахарного диабета, возрастных заболеваний сетчатки глаза.
У нас установлены прочные профессиональные контакты с витреоретинальными хирургами ведущих офтальмологических центров страны: Москвы, Краснодара, Волгограда. В отдельных случаях для выполнения высокоспециализированных операций на сетчатке и стекловидном теле приглашаются известные хирурги из других клиник страны.