Количество выявляемых врожденных челюстно-лицевых аномалий за 40 лет выросло вдвое. По данным ВОЗ частота таких случаев составляет 1,6 на 1000 новорождённых детей, занимая второе место после пороков сердца.
Врожденные дефекты развития лица ребенка — это одно из самых опасных осложнений беременности. В отличите от конечностей или других органов, пороки этой области даже при современном уровне челюстно лицевой хирургии устраняются плохо, приводя к инвалидности: нарушению зрения, слуха, речи, обоняния.
Лицевые дефекты часто сочетаются с пороками развития других органов или умственной отсталостью. Такие дети умирают в раннем возрасте.
Поскольку причины врожденных аномалий детей до сих пор не изучены, ребенок с такими отклонениями может появиться практически в любой семье, вне зависимости от образа жизни, места жительства, количества родов и здоровья родителей.
Причины, существенно увеличивающие вероятность уродств:
- Неблагоприятная наследственность. Внешне здоровые родители могут быть носителями различных генных мутаций, проявляющихся у потомства. На эти отклонения приходится 7-8% врожденных патологий.
- Спонтанные мутации — нарушения процесса оплодотворения, вызванные случайными, иногда неясными причинами.
- Перенесенные во время беременности TORCH-инфекции (токсоплазмоз, краснуха, герпес, цитомегаловирусная инфекция). Неблагоприятное влияние на развитие плода оказывает вирус гриппа.
- Возраст матери старше 35 лет. В организме женщины репродуктивная функция в этот период начинает угасать, и яйцеклетки «перезревают», становясь неполноценными. Их оплодотворение чревато генетическими аномалиями.
- Сопутствующие болезни обмена веществ, патологии сердца и легких у матери. Зачатие и развитие эмбриона происходит в неблагоприятных условиях. Мешает гестации необходимость постоянного приема жизненно важных лекарств.
- Внешние факторы — проживание в экологически неблагоприятной местности, работа с вредными веществами. Некоторые тератогенные (вызывающие уродства) соединения не выводятся из организма очень долго. К ним относятся формальдегид, бензол, фенол, диоксин, мышьяк.
- Прием препаратов, влияющих на развитие ребенка. Часто уродства возникают, если женщина принимает вещества, не рекомендованные во время беременности – успокаивающие, снотворные и даже некоторые обезболивающие средства.
- Курение, употребление спиртного и наркотиков. У таких женщин риск рождения ребенка с аномалиями развития лица повышен в несколько раз.
Пациенткам, входящим в эти группы риска, необходим тщательный УЗ-контроль на протяжении всей беременности. Но поскольку патологии могут возникнуть без явных причин, такое обследование нужно пройти каждой женщине. В клинике Диана имеется современный УЗ-аппарат, позволяющий досконально рассмотреть личико малыша.
У двухнедельного эмбриона на месте будущего рта уже имеется первичная ротовая ямка, которая постепенно углубляется. К концу первого месяца эта область ограничивается пятью буграми – лобным, двумя верхнечелюстными и двумя нижнечелюстными. Из них впоследствии формируется лицо и челюстной аппарат. Это процесс заканчивается примерно к седьмой неделе. Нёбо формируется к 10-11 неделе.
Неблагоприятное воздействие на плод до 11-ти недель ведет к образованию врожденных дефектов.
Аномалии развития челюстно-лицевой области видны уже на первом УЗИ скрининге, проводимом в 11-14 недель. Однако некоторые патологии выявляются при УЗ-обследованиях на более поздних сроках
| Патология | Проявление | Сопровождающие патологии | Прогноз |
| Гипертелоризм | Глаза находятся далеко от переносицы, как у животных | Сопровождает тяжелые наследственные патологии — синдромы Эдвардса, Ди Джоржи, Аперта, Нунан, Вольфа — Хиршхорна, кошачьего крика, Лойса-Дитца, Гурлера, Моркио. Дети страдают аномалиями развития органов и умственной отсталостью | Дети имеют серьезные проблемы с развитием и умирают в раннем возрасте |
| Синдром Меккеля | Выпирание мозговой ткани из полости черепа (энцефалоцеле) | Неправильное развитие почек, легких, мозга и конечностей | Дети умирают внутриутробно или в первые часы жизни |
| Краниостеноз | Ранее закрытие швов и родничков на голове ребенка. Неправильная форма черепа – плоская с одной стороны и вытянутая – с другой | Косоглазие, повышенное внутричерепное давление, судороги, эпилепсия умственная отсталость | При тяжёлой форме, регистрирующейся внутриутробно, дети остаются инвалидами |
| Голопроэнцефалия, | Отсутствие или недоразвитие носа в сочетании с близким расположением глаз и «волчьей пастью» | Мозг может быть не разделен на полушария или неправильно развит | Дети умирают в раннем возрасте или внутриутробно. |
| Микрофтальмия | Недоразвитие глаз | Слепота, судороги. У мальчиков могут наблюдаться патологии развития мочеполовой системы | Инвалидность |
| Синдром Тричера Коллинза | Неправильная форма черепа. Недоразвитие подбородка, рта и ушей | Глухота, судороги, пороки сердца | Дети часто умирают от сердечных патологий |
| Синдром Пьера- Робена | Недоразвитие нижней челюсти, расщелина неба | Катаракта, неправильное развитие органов, пороки сердца | Дети часто умирают или остаются инвалидами |
| Синдром Крузона | Неправильная форма черепа,волчья пасть, уменьшенная средняя часть лица | Нарушения зрения, судороги, пороки сердца | Может наблюдаться умственная отсталость. У больных родителей велик риск появления потомства, страдающего такой же патологией |
| Синдром Пьера Робена | Недоразвитие нижней челюсти, расщелина неба «волчья пасть» | Катаракта, слепота, патологии мочеполовой системы, сердца, неправильное развитие позвоночника, отсутствие конечностей | Дети остаются инвалидами и часто даже не могут самостоятельно передвигаться |
| Болезнь Дауна | Недоразвитие носовой кости | Пороки сердца, кривошея, неправильное развитие костей, глухота | Инвалидность из-за отклонений в умственном развитии |
| Синдром Шейтхауэра — Мари — Сентона) | Увеличение мозговой части черепа и уменьшение — лицевой | Неправильное развитие костей. Молочные зубы не сменяются постоянными до 30 лет | Интеллект не страдает, но наблюдаются проблемы с суставами и патологии ЛОР-органов |
| Синдром Шерешевского-Тёрнера | Недоразвитие нижней челюсти, низкое расположение ушей | Множественные патологии внутренних органов | Дети рано умирают от сопутствующих патологий |
| Премаксиллярная агенезия | Расщелина неба, распластанный нос, широко расставленные глаза | Недоразвитие головного мозга | Дети умирают сразу после рождения |
| Макростомия | Расщелина лица | Недоразвитие челюстей, расщелина неба, глухота, | Из-за плохого слуха и трудностей с приемом пищи возможна инвалидность |
- Заячья губа – незаращение верхней губы – патология развития, устраняемая с помощью пластической операции. Не влияет на интеллект ребенка и не оставляет последствий.
- Волчья пасть – расщелина верхнего нёба. Изолированный дефект, не сопровождающемся другими патологиями, устраняют закрытием расщелины.
- Гемифациальная микросомия – недоразвитие одной половины лица. Интеллект не страдает, но ребенку понадобиться целый ряд пластических операций, по исправлению внешности.
- Косая расщелина лица – незаращение мягких тканей, идущее от угла рта к области уха. При современной технике проведения пластики дефект можно убрать, проведя несколько пластических операций.
Подозрение на тяжелую патологию всегда приводит родителей в шоковое состояние. Им приходится решать, стоит ли оставлять беременность.
Если у ребенка «заячья губа», записываться на аборт не стоит. В первый год жизни малыша прооперируют и он не будет отличаться от других детей. В остальных случаях, требующих проведения многоэтапных пластических операций, нужно посоветоваться с врачом-хирургом, каким будет успех таких вмешательств. Если женщина все-таки решилась сделать аборт, беременность лучше прервать на маленьком сроке медикаментозным способом.
Поскольку такие патологии могут быть как самостоятельными, так и являться симптомом тяжелых наследственных заболеваний, женщине назначаются дополнительные обследования – анализ околоплодных вод, крови из пуповины, тканей плаценты.
Если обследование показало, что ребенок родится с тяжелым наследственным недугом, родителям нужно решиться, стоит ли производить на свет больного малыша. На этот вопрос каждый отвечает сам, но прислушаться к мнению врачей в любом случае будет не лишним
Аномалия Киммерли – это патологическое изменение атланта, первого шейного позвонка. Заболевание наиболее распространенно как врожденный порок развития, встречается также аномалия Киммерли в форме заболевания, приобретенного в течение жизни. Аномалия Киммерли — наличие в структуре первого шейного позвонка дополнительной костной дужки, ограничивающей движения позвоночной артерии и вызывающей синдром ее сдавления. Аномалия Киммерли характеризуется головокружением, шумом в ушах, шаткостью походки и расстройством координации, «мушками» и потемнением в глазах, приступами потери сознания и внезапной мышечной слабости. Возможны двигательные и чувствительные расстройства, возникновение ТИА и ишемического инсульта. Диагностируется аномалия Киммерли при рентгенографическом исследовании краниовертебрального перехода, проведении магнитно-резонансной ангиографии, дуплексного сканирования и УЗДГ сосудов головы и шеи. Сосудистые нарушения, которыми сопровождается аномалия Киммерли, подлежат комплексному консервативному лечению. Операция по резекции аномальной дуги производится лишь в тяжелых случаях. Наряду с аномалией Киари, платибазией и ассимиляцией атланта аномалия Кимерли относится к так называемым краниовертебральным мальформациям — врожденным нарушениям строения области сочленения черепа с первыми шейными позвонками. По некоторым данным аномалия Киммерли встречается у 12-30% людей. Вызывая сдавление позвоночной артерии, аномалия Киммерли сопровождается хронической ишемией в задних отделах мозга. Однако такая ситуация возникает далеко не всегда. Сама по себе аномалия Киммерли не является заболеванием , и ее наличие не говорит о том, что именно она вызывает сосудистые нарушения в бассейне позвоночной артерии. При обследовании пациентов, у которых имеется синдром позвоночной артерии и аномалия Киммерли, лишь у 25% обнаруживается причинно-следственная связь между наличием аномалии и развитием синдрома. Патогенез сосудистых нарушений при аномалии Киммерли Правая и левая позвоночные артерии отходят от соответствующих подключичных артерий. Каждая позвоночная артерия проходит вдоль шейного отдела позвоночника, находясь в канале, образованном отверстиями поперечных отростков его позвонков. Затем она входит в большое затылочное отверстие, попадая таким образом в полость черепа. Позвоночные артерии и их ветви образуют так называемый вертебрально-базилярный бассейн, кровоснабжающий часть спинного мозга в шейном отделе позвоночника, мозжечок и ствол мозга. Выходя из шейного канала, позвоночная артерия огибает шейный позвонок и горизонтально проходит в широкой костной борозде, где она может свободно перемещаться при движениях головы. Костная дужка, наличием которой характеризуется аномалия Киммерли, расположена над костной бороздой и ограничивает движения позвоночной артерии в этом месте. Аномалия Киммерли может приводить к развитию синдрома позвоночной артерии двумя путями: за счет срабатывания периваскулярных вегетативно-ирритативных механизмов симпатической иннервации и за счет уменьшенного поступления крови в вертебрально-базилярный бассейн из-за механического сдавления позвоночной артерии. Факторами, приводящими к тому, что аномалия Киммерли становиться клинически значимой, являются атеросклероз, поражение сосудистой стенки при васкулитах, шейный спондилоартроз, остеохондроз шейного отдела позвоночника, артериальная гипертензия, наличие других краниовертебральных мальформаций, рубцовый процесс, черепно-мозговая травма или травма позвоночника с повреждениями в области краниовертебрального перехода. К возникновению клинической картины синдрома позвоночной артерии у пациентов с аномалией Киммерли могут приводить травмы плеча, вызывающие повреждение ограниченной костной дужкой позвоночной артерии по хлыстовому механизму. Классификация аномалии Киммерли В неврологии выделяют 2 вида аномалии Киммерли. Первая характеризуется наличием костной дужки, соединяющей суставной отросток атланта с его задней дугой. Во втором варианте аномалия Киммерли представлена костной дужкой между суставным отростком атланта и его поперечным отростком. Аномалия Киммерли может иметь односторонний характер или наблюдаться с обоих сторон первого шейного позвонка. Кроме того, аномалия Киммерли может быть полной и неполной. Полная аномальная костная дужка имеет вид полукольца, неполная костная дужка представляет собой дугообразный вырост. Симптомы аномалии Киммерли Клинические проявления, которыми сопровождается аномалия Киммерли, обусловлены уменьшенным притоком крови к задним отделам головного мозга. В результате пациенты испытывают шум в ухе или обоих ушах (свист, звон, гул, шипение), мелькание «мушек» или мерцание «звездочек» перед глазами, внезапное преходящее потемнение в глазах. Указанные симптомы усиливаются при поворотах головы. Поскольку аномалия Киммерли сопровождается нарушением кровоснабжения мозжечка, то возникают головокружение и шаткость походки, которые также могут усугубляться при поворотах головой. На фоне некомфортного положения головы или перенапряжения мышц шеи при аномалии Киммерли у пациентов могут наблюдаться приступы потери сознания. Возможна внезапно возникающая мышечная слабость, приводящая к падению больного без потери сознания. В случаях более тяжелого течения аномалия Киммерли может сопровождаться головной болью, тремором рук и ног, нистагмом, нарушениями координации, гипестезией и/или мышечной слабостью части лица или туловища, чувствительными и двигательными расстройствами одной или нескольких конечностей. Могут наблюдаться транзиторные ишемические атаки в вертебрально-базилярном бассейне. Особо тяжелым осложнением наличия аномалии Киммерли является ишемический инсульт. Диагностика аномалии Киммерли При обращении пациента с симптомами недостаточности кровообращения в вертебрально-базилярном бассейне головного мозга в первую очередь производят рентгенографию черепа и рентгенографию позвоночника в шейном отделе. Аномалия Киммерли, как правило, достаточно четко визуализируется на боковых рентгенограммах области краниовертебрального перехода. При наличие ушного шума для исключения лор-патологии (кохлеарный неврит, хронический средний отит, лабиринтит) может потребоваться консультация отоларинголога, проведение аудиометрии и других исследований слуха. Производится также исследование вестибулярного анализатора (вестибулометрии, электронистагмографии, стабилографии). Поскольку выявленная аномалия Киммерли может не являться причиной синдрома позвоночной артерии, неврологу необходимо исключить другие возможные причины вертебрально-базилярной недостаточности. Выявить тромбоз, артерио-венозную мальформацию или аневризму сосудов головного мозга, сдавление сосуда объемным образованием (опухоль, киста или абсцесс головного мозга) способна контрастная ангиография. Определить насколько клинически значима аномалия Киммерли, т. е. степень ее влияния на кровообращение в вертебрально-базилярном бассейне, позволяет применение целого ряда гемодинамических исследований: УЗДГ экстракраниальных сосудов, транскраниальной допплерографии, дуплексного сканирования и магнитно-резонансной ангиографии сосудов головного мозга. С их помощью при аномалии Кимерли возможно выявить локализацию сдавления позвоночной артерии и ее зависимость от положения головы и шеи. Лечение аномалии Киммерли Аномалия Киммерли требует лечения в случае наличия клинических и гемодинамических признаков нарушения кровообращения в вертебрально-базилярном бассейне, связанного именно с данной патологией. Пациенты, у которых имеется аномалия Киммерли, должны соблюдать некоторые меры предосторожности в рамках охранительного режима. При аномалии Киммерли следует избегать форсированных физических нагрузок, резких поворотов головой, стоек на голове, кувырков, спортивных занятий и игр, связанных с ударами головой (борьба, футбол, спортивная гимнастика и пр.). При прохождении массажа или мануальной терапии шейного отдела позвоночника пациенту необходимо предупреждать массажиста и мануального терапевта о том, что у него аномалия Киммерли. Ухудшение состояния пациента является поводом к незамедлительному обращению к врачу. В большинстве случаев аномалия Киммерли, приводящая к клиническим проявлениям сосудистой недостаточности, подлежит консервативному лечению. Проводится сосудистая терапия направленная на улучшение мозгового кровотока. По показаниям под контролем коагулограммы при аномалии Кимерли применяются препараты, улучшающие реалогические свойства крови. В комплексную терапию включают также антиоксиданты, ноотропы, нейропротекторы и метаболические препараты. Аномалия Киммерли на сегодняшний день не является показанием для проведения хирургического лечения. Необходимость в оперативном лечении может возникнуть при декомпенсированном течении синдрома позвоночной артерии, приводящем к выраженной недостаточности кровообращения в вертебрально-базилярном бассейне при отсутствии достаточного коллатерального кровоснабжения. Операция при аномалии Киммерли заключается в резекции аномальной дуги и мобилизации позвоночной артерии. В послеоперационном периоде пациентам необходимо ношение воротника Шанца сроком от 2 до 4 недель.
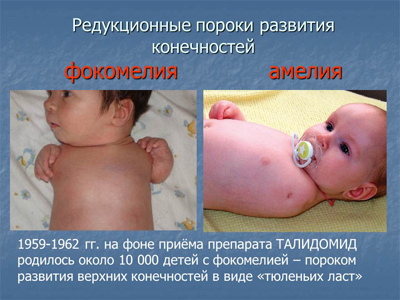
Большинство пороков этой группы формируется на самых ранних этапах развития эмбриона, с 4 по 9 неделю развития плода, в период закладки конечностей.
Некоторые пороки формируются на более поздних этапах развития и являются фетопатиями.
Часть пороков имеет генетическую обусловленность, часть возникает под воздействием экзогенных факторов. Они могут быть самостоятельными заболеваниями, а могут входить в состав наследственно обусловленных синдромов (комплекс Груббера, синдром Аперта, синдром Холта-Орама, синдром Мейера и других).
Классификация
Редукционные Отсутствие закладки или задержка формирования сегментов конечности (аплазия и гипоплазия)
Мультипликационные Мультиплицирование обычной закладки сегментов конечности:
- полимиелия
- полидактилия
- полиподия
- полихейрия.
Другие Нарушения эмбриогенеза на более поздних стадиях:
- амниотические перетяжки
- миелодисплазия
Синдром кошачьих глаз
Кошачьи глазки у многих ассоциируются с благородством и внутренней красотой. Поэтому порой бывает сложно представить, что это ощутимая патология. «Синдром Шмида-Фраккаро, или кошачьих глаз, — это наследственная патология, порок развития, в основе которой лежат хромосомные и генные мутации. Может проявляться в виде глазных дефектов: изменения радужки и глазного зрачка (колобома), потери прозрачности хрусталика глаза (катаракта) и др. Также проявляется в виде аномалий ушных раковин и дефектов, связанными с другими органами. Кроме того, данная патология может приводить к психическим нарушениям и, как следствие, умственной отсталости человека», — говорит Светлана Демидова.
Так что при наличии такого дефекта стоит посетить специалиста как можно быстрее и обратиться за профильной помощью.
Гиппус
«Гиппус, или зрачковый атетоз, характеризуется непроизвольными движениями зрачков глаз (сужением и расширением).
Вообще, зрачки глаз — это индикатор жизнедеятельности организма человека, по которому можно судить об эмоциональном фоне, о состоянии центральной нервной системы (ЦНС). В норме зрачки человека делают до 2 колебаний в секунду с амплитудой до 0,5 мм. Колебания двух зрачков происходят синхронно. При гиппусе происходит усиление спонтанных движений зрачков с амплитудой до 1-2 мм. Связаны такие нарушения с различными заболеваниями ЦНС, в том числе неврозами и эпилепсией», — говорит офтальмолог.
Паралич глазодвигательного нерва
Мы привыкли, что паралич бывает у конечностей. Но иногда, когда говорят про такую проблему, имеют в виду зрение. «Функции глазодвигательного нерва — управление основной частью мышц, контролирующих движения глаз. Повреждение нервного окончания блокирует эти движения, а также мышцы верхнего века и мышцы, ответственные за сужение зрачка, соответственно, нарушается работа глаз. У человека развиваются косоглазие или диплопия (удвоенное изображение)», — объясняет врач.
При этом, как отмечает офтальмолог, паралич может быть как врожденным (в результате родовой травмы или наследственной предрасположенности), так и приобретенным вследствие сосудистых расстройств, травм и новообразований, осложнений после нейрохирургических вмешательств.
Особое внимание следует уделять признакам проблемы. «Симптомами заболевания являются вынужденный наклон или поворот головы, нарушения восприятия проекции и местоположения предметов, головокружения», — говорит Светлана Демидова.
Альбинизм
Еще одна патология глаз, которая ассоциируется с другими расстройствами, — это альбинизм. «Альбинизм — редкое генетическое заболевание, связанное с недостатком в организме меланина, пигмента, защищающего кожу от УФ-излучения. В зависимости от типа и концентрации меланина люди отличаются цветом кожи, волос, глаз.
У альбиносов наблюдаются и зрительные нарушения: снижение остроты зрения, непроизвольные движения глазного яблока, повышенная чувствительность к свету. Существует также мнение, что у людей, подверженных заболеванию, красные глаза. Это не совсем так. Такое впечатление может создаваться из-за того, что по причине отсутствия меланина сосудистое дно глаза просвечивается, а поскольку оно наполнено капиллярами, зрачки кажутся красными», — говорит офтальмолог.
Поликория
Зрачки человека могут быть разными по размеру, и это не милый сердцу недостаток, который можно расценивать как изюминку. Это настоящая патология. «Патология связана с дефектом глаз (неоднородной формой и размерами зрачков, наличием нескольких зрачков) и развивается вследствие генной мутации плода в период беременности.
В результате такой асимметрии у человека снижается острота зрения, появляются проблемы с распознаванием цветов, проявляется неспособность к чтению и работе с мелкими предметами.
Поликория может осложняться аблиопией или синдромом ленивого глаза (снижение зрения в результате отсутствия зрительной активности одного или двух зрачков), а также диплопией (раздвоение изображения)», — отмечает врач.
Какие врожденные патологии чаще всего встречаются у детей? Как их предотвратить? Зависит ли здоровье малыша от возраста мамы и папы? На эти и другие вопросы, волнующие многих мам, нам ответил Фёдор Катасонов — педиатр, сотрудник Центра врожденной патологии клиники GMS, куратор направления несовершенного остеогенеза.
Кроме того, вопросы очень зависят от специфики того, с чем работает врач. Ко мне, например, обращаются родители детей с наследственной патологией и родители усыновленных детей. У них есть свои проблемы, не касающиеся здоровых детей. Ну и ко мне, как к представителю частной медицины, часто обращаются с вопросами о диагнозах, которые поставили прежде в других учреждениях и которые иногда очень радостно снимать «за отсутствием состава преступления». Приятная и очень большая часть моей работы — снятие тревоги, зарожденной другими врачами или окружением родителей.
Серьезные врожденные патологии встречаются все же достаточно редко, настолько редко, что беременная женщина не должна о них думать. Главное — выполнять все рекомендации врачей и своевременно проходить обследования и скрининги.
Пороки — это нарушения закладки систем и органов или нарушение их внутриутробного развития из-за влияния вредных факторов. Эти факторы тоже обычно не зависят от действий родителей, если не считать алкоголизм и другие токсикомании.
Последствия перинатальных поражений — чаще всего ДЦП — минимизируются действиями моих коллег в роддомах, и худшее, что можно сделать для их профилактики — рожать дома.
В любом случае я рекомендую выполнять все назначения акушеров-гинекологов в ходе ведения беременности. Это минимизирует риск или дает время морально подготовиться и своевременно скорректировать проблему после родов. Хотя, безусловно, многие тесты страдают недостаточно высокой информативностью и иногда ложноположительные результаты пугают будущих мам. Но лучше потом расслабиться, чем упустить.
Ошибки в ведении хрупких детей допускают не родители, а врачи, которые учат родителей ограничивать движения, не брать на руки, подолгу иммобилизировать детей после переломов. Все это приводит к тяжелому усугублению болезни. Мы всячески распространяем и пропагандируем адекватный подход к лечению несовершенного остеогенеза, давно практикуемый в мире. Помимо медикаментозной терапии — самого простого, но дорогого элемента лечения, — крайне важна физическая активизация с рождения: развивающая среда, плавание, гимнастика, ЛФК, а также психологическая помощь: борьба со страхами и мотивация. Кроме того, при необходимости выполняются хирургические операции (причем не совсем такие, как у здоровых детей), а специалисты по вспомогательной технике должны подобрать ребенку правильные ходунки и кресла, если это необходимо.